La coqueluche n’est pas une maladie à déclaration obligatoire mais les cas sont à signaler à l’ARS dans deux situations spécifiques :
- Dans le cadre du signalement des infections nosocomiales OU
- Lors de la survenue de cas groupés (à partir de 2 cas) qu’ils soient intrafamiliaux ou en collectivités.
La coqueluche est une maladie bactérienne respiratoire très contagieuse, qui peut entrainer des complications graves (pulmonaires et neurologiques), en particulier chez le nourrisson de moins de 6 mois non encore protégé par la vaccination.
Chez l’homme, deux bactéries du genre Bordetella sont essentiellement responsables des syndromes coquelucheux : Bordetella pertussis et Bordetella parapertussis (cette dernière est mal couverte par le vaccin car elle n’exprime pas l’anatoxine pertussique, antigène majeur du vaccin).
Symptômes
Une phase d’incubation : environ 10 jours.
La coqueluche est facilement reconnaissable dans sa forme typique de l’enfant dont la manifestation principale est une toux prolongée, quinteuse avec reprise inspiratoire.
Le jeune nourrisson non vacciné avant 6 mois fait des formes habituellement sévères de coqueluche. Si le chant du coq est généralement absent, les quintes sont caractéristiques par leur intensité et leur association à des accès d’hypoxie prolongée (quinte asphyxiante), d’apnée ou de bradycardie profonde. Les vomissements sont très fréquents et peuvent compromettre l’alimentation et entraîner une déshydratation ou une dénutrition. L’hospitalisation est de règle pour ces formes sévères. L’hospitalisation systématique des nourrissons de moins de 3 mois suspects de coqueluche est recommandée.
Chez l’adulte, les symptômes sont généralement plus modérés (toux plus ou moins quinteuse mais généralement prolongée). Il convient donc d'évoquer la coqueluche devant toute toux persistante au-delà de 7 jours.
Les personnes âgées de 65 ans et plus, même si la probabilité reste modérée, sont plus à risque de forme grave que la population générale.
Il existe aussi des formes asymptomatiques qui, bien que moins contagieuses, peuvent contribuer à la circulation de la bactérie
PERSONNES A RISQUE DE FORME GRAVE
Personnes à haut risque de forme grave :
- L’ensemble des nourrissons âgés de moins de 6 mois, quelles que soient les vaccinations effectuées pendant la grossesse ou en post-natal ;
- Les nourrissons âgés de 6 à 11 mois révolus n’ayant pas reçu deux doses de vaccin anticoquelucheux ou dont la 2e dose date de moins de 2 semaines.
Personnes à risque de forme grave :
- Avec maladie respiratoire chronique ou obésité ou déficit immunitaire
- Personne âgée de plus de 80 ans
La coqueluche se transmet par voie aérienne au contact d’un sujet infecté - notamment par la toux -, et se propage essentiellement au sein des familles ou des collectivités de vie (établissements scolaires, établissements médico-sociaux, milieu professionnel…).
Une contamination secondaire indirecte est possible : la bactérie peut survivre jusqu’à 3 à 5 jours sur une surface.
Contagiosité :
La contagiosité débute habituellement avec le début de la toux, elle est maximale lors de la 1ère semaine d’évolution et se prolonge jusqu’à 3 semaines après le début de la toux en l’absence de traitement ou jusqu’à 5 jours après le début d’un traitement antibiotique adapté.
1 PERSONNE CONTAMINEE TRANSMET LA MALADIE A 15 AUTRES PERSONNES EN MOYENNE.
PCR ou culture à partir d’un prélèvement nasopharyngé par aspiration ou par écouvillonnage profond.
Les sérologies n’ont pas leur place dans le diagnostic et ne sont pas prises en charge par l’assurance maladie.
PCR spécifique (à privilégier) sur prélèvement naso-pharyngé pour :
- Nouveau-nés et nourrissons < 6 mois, ou > 6 mois non ou incomplètement vaccinés, avec toux quinteuse ou associée à des apnées.
- Enfants, adolescents et adultes vaccinés, avec toux > 7 jours sans cause évidente, y compris en cas de rappel de moins de 5 ans (possible perte de la protection vaccinale).
Dans le contexte de la flambée épidémique et en situation de tension en réactifs ou en personnels :
- Ne pas tester un cas cliniquement suspect s’il est contact d’un cas confirmé microbiologiquement.
- Lors de la survenue de cas groupés dans une collectivité (par ex. hôpital, Ehpad (établissement d’hébergement pour personnes âgées dépendantes) ...) ne tester que les trois premiers cas et considérer les autres personnes symptomatiques comme des cas.
Tests diagnostiques non indiqués :
- Toux > 3 semaines (excrétion nulle ; tester plutôt un éventuel cas secondaire récent).
- Contact restant asymptomatique.
CNR
Devant une PCR positive, réaliser si possible une culture à partir du même prélèvement et en cas de positivité de celle-ci, adresser la souche au CNR. Sans passer par l’étape de culture, il est possible d’envoyer directement au CNR l’échantillon positif en PCR si celui-ci provient d’un nourrisson atteint de forme grave (en réanimation) ou si la charge bactérienne est évaluée élevée par la PCR
Des cultures méritent d’être aussi réalisées à visée sentinelle, notamment pour le suivi de l’antibiorésistance émergente aux macrolides, selon les recommandations du CNR (Centre national de référence de la coqueluche et autres bordetelloses ).
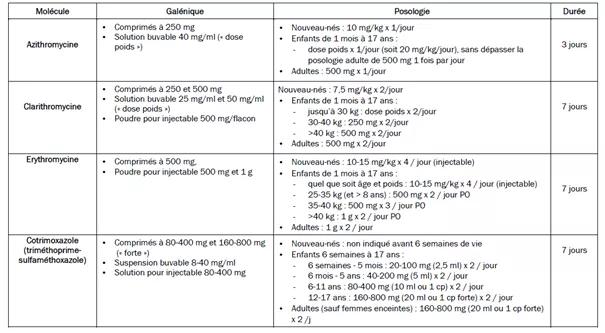
Les schémas antibiotiques utilisés pour le traitement curatif sont identiques à ceux utilisés en prophylaxie de la coqueluche après contact avec un cas confirmé, qu’il s’agisse des molécules ou de la durée :
- L’antibiothérapie est recommandée pour réduire le portage et la contagiosité mais n’a pas d’effet sur l’évolution de la maladie d’autant plus que le diagnostic est tardif.
- L’antibiothérapie repose essentiellement sur les macrolides, sauf contre-indication, en priorité la clarithromycine et l’azithromycine.
- Le traitement antibiotique est à administrer dès que possible et dans les 3 premières semaines d’évolution.
- L’amoxicilline n’est pas efficace pour éradiquer le portage nasopharyngé.
Mise en place de mesures barrières autour du ou des cas :
- Tout sujet tousseur doit veiller dans l’ensemble de ses contacts sociaux au respect strict du port de masque, des gestes d'hygiène des mains et à l’aération des locaux.
- Renforcement de l'entretien de l'environnement proche par des produits détergents/désinfectants répondant aux normes usuelles (survie de la bactérie sur les surfaces).
- En cas de coqueluche confirmée, ces mesures peuvent être levées après 3 jours (azithromycine) à 5 jours (autres antibiotiques) de traitement efficace ou après 21 jours d’évolution clinique.
- En milieu de soins et pendant la période épidémique, il est recommandé aux professionnels prenant en charge des sujets à très haut risque ou des femmes enceintes au dernier trimestre de porter systématiquement un masque à usage médical (chirurgical) pendant les soins, quel que soit leur statut vaccinal.
Pour les situations de cas groupés :
Sont considérés comme cas groupés au moins 2 cas confirmés de coqueluche, contemporains ou successifs dans un délai de 7 à 21 jours au sein d’une même collectivité.
HCSP prévention de la transmission de la coqueluche aux personnes à risque de forme grave
Les schémas antibiotiques utilisés pour la prophylaxie de la coqueluche après contact avec un cas confirmé sont identiques à ceux utilisés en traitement curatif, qu’il s’agisse des molécules ou de la durée.
Modalités de l’antibioprophylaxie des sujets contacts (HCSP 07/2024) :
Les traitements préconisés sont, sous-réserve de contre-indications :
- En 1ère intention azithromycine pendant 3 jours ou clarithromycine pendant 7 jours ;
- À défaut : érythromycine pendant 7 jours / cotrimoxazole pendant 7 jours en cas de résistance, de contre-indication ou d’indisponibilité pour les macrolides / roxithromycine ou spiramycine pendant 7 jours en cas d’indisponibilité des autres macrolides.

Les recommandations vaccinales contre la coqueluche visent en premier lieu à réduire le risque de forme grave chez les nouveau-nés et nourrissons trop jeunes pour être protégés par leur propre vaccination.
Recommandation selon le calendrier vaccinal en vigueur et selon les recommandations pour faire face à la recrudescence de cas de coqueluche, vaccination :
- Des femmes enceintes à partir du deuxième trimestre de grossesse, en privilégiant la période entre 20 et 36 semaines d’aménorrhée, pour protéger le nouveau-né et le nourrisson jusqu’à ses 6 mois grâce au transfert actif transplacentaire des anticorps maternels ; la vaccination doit être effectuée lors de chaque grossesse.
La vaccination des femmes enceintes permet en effet, pour les nourrissons de moins de 3 mois, de diviser par 4 le risque de coqueluche, de réduire de moitié le nombre d’hospitalisations et de réduire de 95 % le nombre de décès liés à la coqueluche. C’est une vaccination très efficace et sûre, tant pour la femme enceinte que pour son enfant à naître.
- Des nourrissons avec la première dose dès 8 semaines, que la mère ait été vaccinée ou non durant la grossesse, et la deuxième dose à 4 mois, avec un rappel à 11 mois. Les infections mineures (rhinopharyngite, otite, bronchite ou diarrhée modérée par exemple) et/ou une fièvre de faible intensité ne doit pas entraîner le report de la vaccination.
- En l’absence de vaccination de la femme enceinte pendant la grossesse, une stratégie de cocooning par la vaccination doit être mise en place :
1) pour la mère en post-partum immédiat, avant la sortie de la maternité, même si elle allaite et
2) pour l’entourage du nouveau-né (parents, fratrie, grands-parents et autres personnes susceptibles d’être en contact étroit et durable avec le futur nourrisson au cours de ses six premiers mois). L’entourage proche (quel que soit son âge) du nouveau-né/nourrisson reçoit une dose de rappel de vaccin dTcaP si la vaccination anticoquelucheuse antérieure date de plus de 5 ans
Lorsque la mère a été vaccinée pendant sa grossesse et qu’au moins un mois s’est écoulé entre la vaccination et l’accouchement, il n’est plus nécessaire de vacciner l’entourage proche du nourrisson.
- Pour tous les professionnels travaillant au contact des nouveau-nés et nourrissons de moins de 6 mois : dose de rappel avec un vaccin dTcaP (BOOSTRIXTETRA ou REPEVAX) lorsque la dernière injection date de plus de 5 ans, notamment :
‒ les professionnels soignants des services de maternité, néonatalogie, de pédiatrie…,
‒ les professionnels de santé en ville (médecins libéraux, kinésithérapeutes, PMI, etc.),
‒ les étudiants des filières médicales et paramédicales,
‒ les professionnels de la petite enfance dont les assistants maternels,
‒ les personnes effectuant régulièrement du baby-sitting.
La HAS rappelle que :
‒ Il n’y a pas lieu de revacciner les personnes éligibles à la vaccination moins de 10 ans après une coqueluche documentée
‒ La vaccination post exposition n’a aucune efficacité pour la prévention de la coqueluche chez une personne déjà contaminée ;
Tableau récapitulatif des recommandations de la HAS dans le contexte épidémique actuel (07/2024) :
+ : Recommandations prises dans le cadre de la recrudescence actuelle (ne font pas partie du calendrier vaccinal)
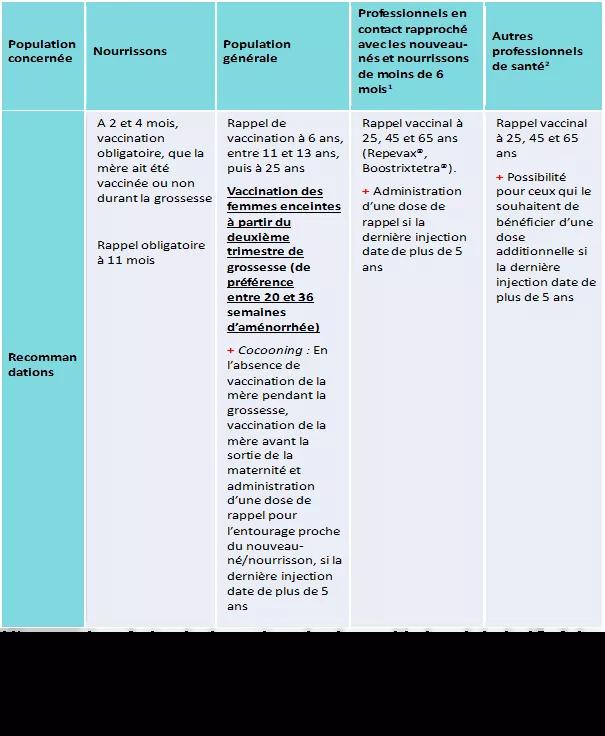
À visée collective, la vérification et la mise à jour de la vaccination coqueluche des personnes exposées selon le calendrier vaccinal en vigueur.